Índice del artículo
👉 Fuente: Cadena SER
Una innovadora terapia con células madre aplicada durante el embarazo ha permitido mejorar el pronóstico de cinco bebés diagnosticados de espina bífida antes de nacer. El avance abre una nueva vía médica que podría reducir discapacidades graves desde el propio útero materno.
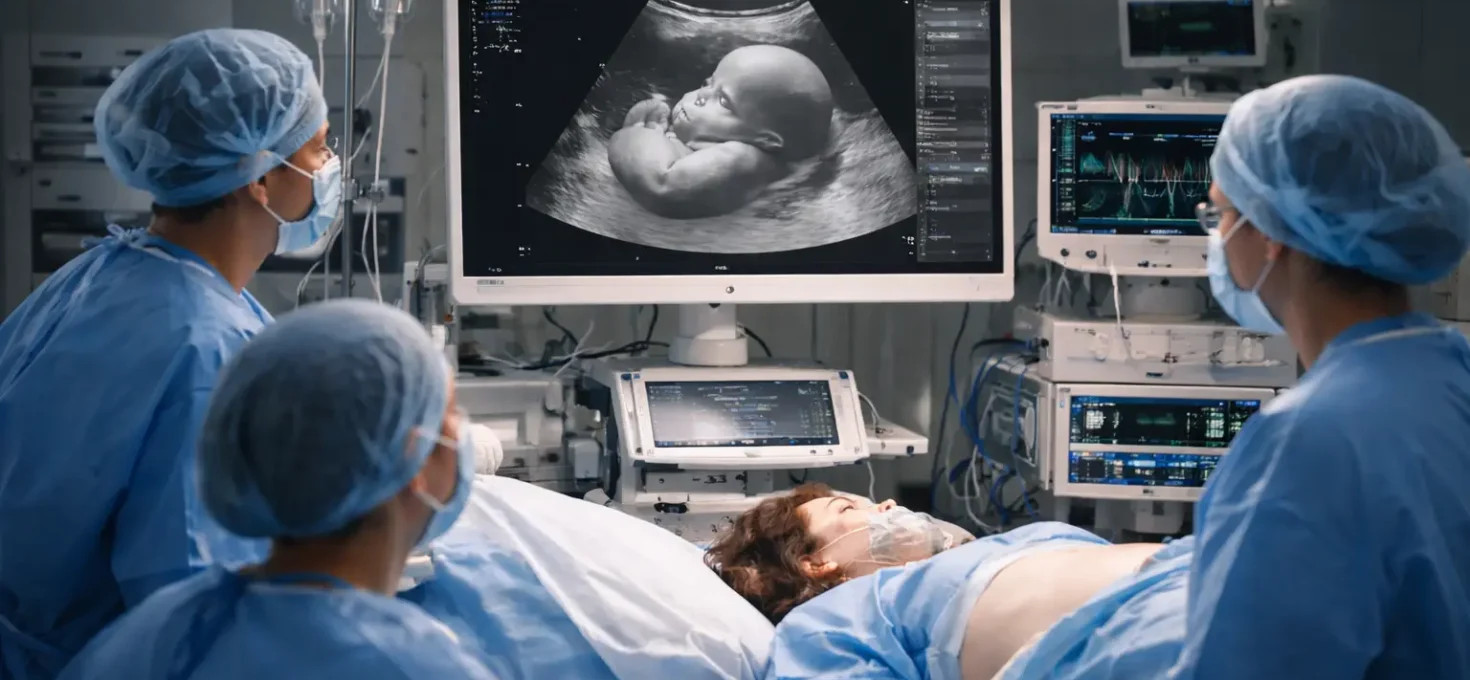
Un ensayo clínico pionero realizado en Estados Unidos ha logrado resultados esperanzadores en bebés diagnosticados durante el embarazo con mielomeningocele, la forma más grave de espina bífida.
La técnica combina la cirugía fetal -que ya se realiza en algunos casos antes del parto- con la aplicación directa de células madre sobre la médula espinal del feto mientras aún permanece en el útero.
Según los resultados publicados en la revista científica The Lancet, cinco niños tratados con este procedimiento evolucionan favorablemente, mostrando un desarrollo motor muy superior al esperado en esta enfermedad.
Uno de los casos más destacados es el de un niño que, pese a tener un diagnóstico prenatal muy grave, actualmente camina y corre sin secuelas aparentes.
Qué es la espina bífida y por qué supone un gran reto médico
La espina bífida es una malformación congénita que aparece cuando la columna vertebral no se cierra correctamente durante las primeras semanas del embarazo. Esto deja parte de la médula espinal expuesta y puede provocar:
- Parálisis parcial o total.
- Dificultades para caminar.
- Problemas urinarios e intestinales.
- Acumulación de líquido en el cerebro (hidrocefalia).
Aunque la cirugía prenatal ya había demostrado mejorar el pronóstico neurológico, muchos niños intervenidos seguían presentando importantes limitaciones motoras tras el nacimiento.
El nuevo enfoque busca algo diferente: no solo cerrar la lesión, sino proteger y regenerar el tejido nervioso dañado.
Cómo funciona la terapia con células madre
Durante la operación fetal, realizada aproximadamente entre las semanas 24 y 26 de gestación, los cirujanos colocan sobre la médula espinal un parche biocompatible impregnado con células madre mesenquimales procedentes de la placenta.
Estas células tienen capacidad para:
- Reducir la inflamación.
- Favorecer la cicatrización.
- Proteger las neuronas en desarrollo.
- Estimular la reparación del tejido nervioso.
Los investigadores confirmaron que el tratamiento no produjo efectos adversos relevantes ni en las madres ni en los recién nacidos, superando así la fase inicial de seguridad del ensayo clínico.
Un avance prometedor, pero aún en estudio
Los especialistas insisten en que, aunque los resultados son muy positivos, todavía se trata de una fase temprana de investigación.
El equipo médico ampliará ahora el estudio a más embarazos y realizará un seguimiento de los niños hasta los seis años para evaluar:
- Movilidad y autonomía.
- Función intestinal y urinaria.
- Posibles efectos a largo plazo.
Si los resultados se confirman, esta técnica podría marcar un cambio histórico en la medicina fetal, al permitir tratar ciertas discapacidades neurológicas antes incluso del nacimiento.
Qué significa este avance para las familias
Este tipo de investigaciones refleja un cambio importante en la atención prenatal: pasar de intervenir tras el nacimiento a prevenir el daño neurológico mientras el cerebro y la médula aún se están formando.
Para las familias que reciben un diagnóstico prenatal complejo, avances como este suponen nuevas opciones médicas y una mayor esperanza de calidad de vida futura para sus hijos.